「日本版ポーションコントロール:111弁当箱健康法」(福本 真也)
111弁当箱健康法(=1:1:1弁当箱栄養管理法)とは
食事療法は生活習慣病だけではなく、多くの疾患治療の根幹をなす治療法です。しかし、1つの食事療法を長期にわたって継続することはなかなか難しく、全ての病態に対応できる簡単でオールマイティな食事療法もありません。個人の病状や年齢、環境の変化、飽きに応じて、継続可能な食事療法を提案し続ける必要があります。その選択肢の一つとして、『111弁当箱健康法』というシンプルな食事療法を私達は提案しています。
111弁当箱健康法は、世界中で行われているポーションコントロールという食事療法の日本版です。しかし、単に海外で行われているものをそのまま転用したのではなく、日本の食品や習慣にマッチさせながら、より適切なエネルギー量と栄養組成(炭水化物率50-60%、たんぱく質率15-20%)をもった食事を簡単に準備できるように工夫されています。更に、この方法の重要なポイントは、専門的な知識が無くても、立ち返るべき食事の指標を、患者自身が日常生活の中で確認できることです。
111弁当箱健康法の実践
111弁当箱健康法では、3つのステップで食事を準備し、後はそれを食べるだけです。それぞれのステップについて、下記に説明します。
ステップ1:マイ・ポーションの設定(表1)
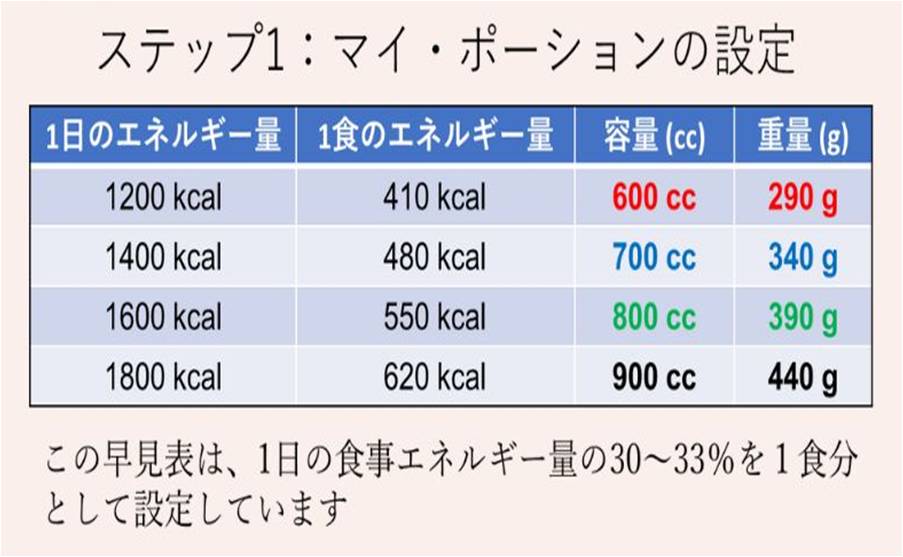
自分にとって適切なポーションサイズ(弁当箱サイズと食事の重さ)を確認し、自分用の弁当箱を準備します。(マイ・ポーションとは、自分にとって適切な1食分の食事量のことです)この表の左端にある1日の想定エネルギー量、または1食分の想定エネルギー量から弁当箱サイズを設定します。例えば、1日の食事エネルギー量を1500kcalにしたい場合や、1食を480kcalに設定したい場合は、お弁当箱は上から2段目に書かれている700ccのものを準備します。(注:この早見表では、1日の食事エネルギー量の30~33%を1食分として食べることを想定して設定しています)
ステップ2:弁当箱に食事を詰める(図1)

自分用サイズの弁当箱が準備できたら、A:主食(ご飯)、B:主菜(お肉、魚料理等のメインディッシュ)、C:副菜(野菜類)が3等分になるように食事を詰めます。料理は美味しそうに入れて詰め過ぎず、同じ調理法のおかずを重ねない(揚げ物は1品程度にする)ように注意します。
ステップ3:重さで最終調整(図2)

ステップ2だけだと詰めすぎていたり、逆にスカスカになったりするので、最終的にキッチン秤を使って、ステップ1で設定した重さになるように主食やおかずの量を調節します。例えば、表1の2段目に青字で書かれている700ccの弁当箱だと340gに調整します。今までの経験から、多くの人は、実際に重さで調整するのは最初の3~4回くらいで、数回作ればキッチン秤無しでもほぼ同じ重量でお弁当を詰めることができるようになるようです。そのため、最終的にはステップ2のみで弁当が作れるようになります。しかし、日が経つにつれて感覚がずれてくることがありますので、定期的に重さをチェックすることを推奨しています。
適宜あるいは段階的調整
ここで提案する自分用の弁当箱サイズと重さは、初期設定であって絶対的なものではありません。代謝状態に個人差があったり、病状や年齢の変化によっても、適宜あるいは段階的に調整が必要となる場合があります。例えば、目的とする効果が得られなければ弁当箱を1サイズ増減して調節してみてください。
最後に
適切なエネルギー量と栄養組成をもった1食を、いつもの食材を用いて作り、日常の食事に置き換えることは、この方法の大切な目的です。しかし、毎回この方法で作った食事しか食べられないのでは飽きますし、何よりストレスが大きくなり、多くの人は継続できないと思います。無理をしない程度に取り入れ、長く継続することが重要です。更に、この方法には、もう一つの重要な目的があります。食材を分かりやすくカテゴライズした食事を、実際に目にして手に取ってサイズと重さを認識し、それが自分の食事の適切な量(マイ・ポーション)であり、ご飯とおかず(主菜、副菜)の適切なバランスであるということを認識することです。それが身につくと、内食はもとより、外食や中食であったとしても、それが適切なのか、あるいはどの食材を調節すれば良いのかなどが大凡分かってきます。111弁当箱法を実践して、自分の現状に即したポーションサイズと食材の配分を認識し、適切なものにリセットしていくことがこの方法の重要な役割の一つです。
今回は簡易的な方法のみを示しましたが、111弁当箱健康法の原理や、オーダーメイド設定の方法、適応症等について更に知りたい方には、下記で情報を公開しています。
【111弁当箱健康法】https://111bentobako.com/

筆者

先端予防医療学 准教授
医学博士 福本 真也
自己紹介
1991年に大阪市立大学医学部を卒業し、同年大阪市立大学第二内科入局。医学博士を取得後1998年からハーバード公衆衛生大学院心血管ラボに、1999年からブリガム・アンド・ウイミンズホスピタル/ハーバード・心血管ラボにポスドク研究員として留学。2001年に帰国後は、大阪市立大学(現大阪公立大学)大学院医学研究科・代謝内分泌病態内科学と先端予防医療学にて、糖尿病・代謝内分泌疾患、動脈硬化症、予防医学を中心テーマとして生活習慣病の研究と診療に携わっています。
患者様とどのように接しているか
診療ガイドラインの枠内であっても、オーダーメイドの診療を行うことを心掛けています。
経歴と職歴
- 1991年 3月 大阪市立大学医学部 卒業 / 第二内科入局
- 1997年 3月 大阪市立大学大学院医学研究科
内科系専攻博士課程修了(医学博士) - 1998年 1月 Harvard School of Public Health ポスドク研究員
- 1999年12月 Brigham and Women’s Hospital /
Harvard Medical School ポスドク研究員 - 2001年 4月 大阪市立大学大学院医学研究科
代謝内分泌病態内科学病院講師~講師 - 2014年 4月 大阪市立大学大学院医学研究科
先端予防医療学 准教授
大阪市立大学附属クリニックMedCity21 所長 - 2017年 4月 大阪市立大学医学部附属病院
先端予防医療部病院教授 - 2018年 4月 同先端予防医療部 副部長
- 2021年 4月 大阪公立大学大学院医学研究科
先端予防医療学 准教授
大阪公立大学附属クリニックMedCity21 副所長
大阪公立大学医学部附属病院
先端予防医療部 副部長~現在に至る
好きな言葉
Don’t think! Feel. (考えるな!感じろ。)
ミールタイム パワーアップ食の活用方法
理想食への置き換えで、日常食の修正に役立つと思います。また、主治医の管理下で、治療食としても活用できます。
















