フレイル・サルコペニアって、知ってますか?(下野 大)
フレイル・サルコペニアとは
「フレイル」や「サルコペニア」といった言葉をご存じですか。
「フレイル」は”Frailty”の日本語訳として2014年に日本老年医学会が提言した新語です。加齢にともなって予備能力が低下し、さまざまなストレス(病気や環境の変化を含みます)に対する回復力が低下し、介護が必要な状況に陥りやすい状態です。フレイルの原因には精神心理的なものや社会的なものだけでなく、身体機能が低下することによっておこる身体的フレイルも重要です。
「サルコペニア」は米国の老年医学者が1989年に提唱した概念で、「高齢者において加齢に伴って生じる筋肉量の低下」と定義されています。加齢などにより筋肉量が減少し、筋力または身体機能(歩行速度など)が低下した状態であり、健康寿命を考えたときに大きな問題となります。サルコペニアで身体機能が低下すると、前述のフレイルにつながります。
日本における高齢化率は令和5年10月時点で29.1%となっており、フレイル・サルコペニアにはこれまで以上に注意する必要があります。こうしたことから、JADEC(日本糖尿病協会)では2019年および2020年の全国糖尿病週間のテーマとして「サルコペニア・フレイル」が取り上げられました。
どうやって判定するの?
それでは、どのようにしたら自分が「フレイル」や「サルコペニア」であるか分かるのでしょうか。
身体的フレイルの診断には日本語版CHS基準(J-CHS基準)がよく用いられますが、ここでは6つの質問に答えるだけで評価できる「身体的フレイル簡易チェックシート」(図1)を紹介します。気分が落ち込む、骨折りだと感じる、階段を手すりや壁をつたわらずにのぼれる、1kmくらい続けて歩ける、座っているまたは横になっている時間が長い、体重が減少した、の6項目に回答することでノンフレイル(フレイルなし)・プレフレイル(フレイルのリスクあり)・フレイルが判定できます。

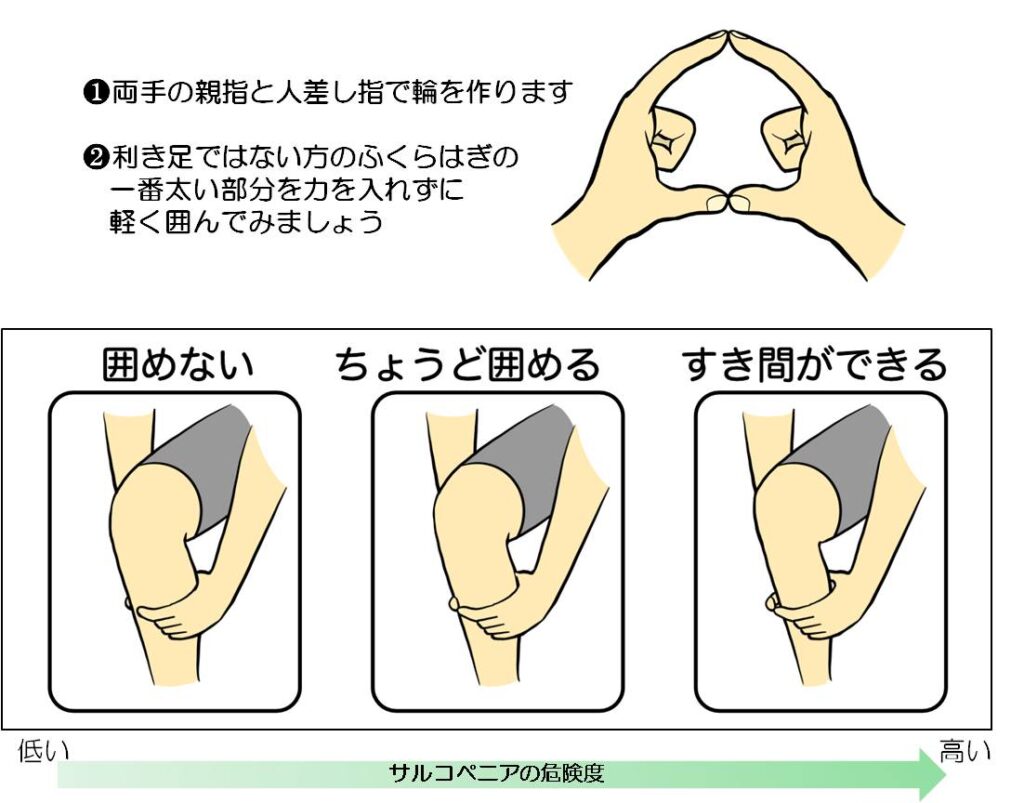
サルコペニアはAWGS(Asian Working Group for Sarcopenia)2019による診断アルゴリズムが用いられますが、握力や筋肉量をご家庭で測定するのは難しいでしょう。その場合は、「指わっかテスト」(図2)が有用です。両手の親指と人差し指で輪っかを作り、利き足でない方のふくらはぎの一番太い部分に当てて隙間ができるようであれば、サルコペニアの可能性が高いと考えられます。 ぜひセルフチェックをしてみましょう。
生活で気をつけるべきことは
フレイルは介入により身体機能を改善させる効果が期待できる状態ですので、早期発見が重要です。フレイルやサルコペニアにならないために、そして改善させるためには、どのような生活習慣が望ましいのでしょうか。
まずは十分なエネルギー摂取が重要です。エネルギー不足の状態では、筋肉がエネルギー源として分解され、サルコペニアは進行すると考えられます。そして、その後にエネルギーバランスについても考えてみましょう。筋肉の材料はたんぱく質です。朝食時のたんぱく質が不足する傾向にあるので、乳製品や大豆製品、卵などを適宜追加してはいかがでしょうか。1日の必要な栄養を3食均等にとることも重要です。面倒だからといって食事を2食にするのではなく、しっかり3食とりましょう。
運動も大切です。筋肉をつけるためにはレジスタンス運動がおすすめですが、関節痛や筋肉痛が起こらない程度で、無理なく行いましょう。簡単にできるレジスタンス運動としては、スクワットを腰や膝などの痛みや違和感がない程度に行うとよいでしょう。
フレイル・サルコペニア対策は、「しっかり食べて適度に運動」です。
参考
※1 令和3年度厚生労働行政推進調査事業費補助金 政策科学総合研究事業
⾼齢者の保健事業と介護予防の⼀体的実施推進に係る検証のための研究
「⼀体的実施・KDB 活⽤⽀援ツール」の抽出条件の考え⽅と保健事業への活⽤ Ver.1
https://www.mhlw.go.jp/content/000917658.pdf
筆者

院長 下野 大
自己紹介
福岡県福岡市出身。平成11年に京都大学医学部を卒業、平成13年より京都大学大学院医学研究科糖尿病・栄養内科学(現:糖尿病・内分泌・栄養内科)にて臨床および研究に従事。平成17年より福岡市に戻り、福岡和仁会病院で運動療法などを中心とした活動を行う。平成24年から現職の二田哲博クリニック院長となり、チーム医療で糖尿病、代謝疾患、甲状腺疾患などを中心とした診療を行っている。
患者さんとどのように接しているか
“オーダーメイド医療”を心がけています。検査の数値は同じように見えても、ひとりひとり身体の状態や身の回りの環境は異なります。総合的に考えて、その方にとっての“ベスト”は何かを考えるようにしています。状態の変化に応じて治療を変更する場合も多いのですが、変更する時はみなさま不安を感じると思います。変更するときは、変更する理由や変更することによるメリットもお伝えするようにしています。
経歴
平成11年3月 京都大学 医学部 卒業
平成13年4月 京都大学大学院 医学研究科 糖尿病・栄養内科学
平成17年4月 福岡和仁会病院 糖尿病・栄養内科
平成17年10月 メディカルフィットネス三幸クリニック 院長
平成24年9月 二田哲博クリニック姪浜 院長 (現職)
2019年度 JADEC(日本糖尿病協会)「ウイリアム・カレン賞」受賞
日本内科学会 認定医、総合内科専門医
日本糖尿病学会 専門医、研修指導医、学術評議員
日本病態栄養学会 専門医、研修指導医、学術評議員、代議員
日本甲状腺学会専門医
日本乳腺甲状腺超音波医学会 甲状腺超音波ガイド下穿刺診断専門医
日本肥満学会 肥満症専門医
日本抗加齢医学会専門医
日本スポーツ協会公認スポーツドクター
日本医師会認定健康スポーツ医・産業医
福岡大学 臨床教授
JADEC(日本糖尿病協会) 幹事、企画・啓発委員
JADEC福岡 理事
福岡CDE認定会 更新講習委員長
好きな言葉
臨機応変、当意即妙(当位即妙)
ミールタイム パワーアップ食の活用方法
「何を食べたらいいの?」と迷ったときに、ぜひ活用してみてはいかがでしょうか。
















